
大家下午好。
我和鲁迅先生一样弃医从文,这样的经历让我饱受误解。许多年前,在我获得了临床医学学位之后,我决定转学生命伦理学。家人最初很失望,也很不解,我妈说,你这孩子,这不是白上了5年学。
每当我碰到朋友,问我在哪工作,我说在医学院。人家问我,那你什么科的?我说我做生命伦理学研究。对方往往是一个意味深长,难以捉摸的“噢”。然后就岔开话题了。
即便是在医学院,也有很多同事不理解。有同事跟我说:“永慧,你的教育背景不错啊,还海归博士呢,就是可惜了,你怎么学了这么个专业?”
那我推测,很多人当听到生命伦理学这5个字,会有这样的反应:陌生、枯燥、高深、没用、不接地气,这样的误解普遍存在。我们都知道生命科学,却都不知道生命伦理学。

那么这个非常重要,又被人忽视的学科,到底研究什么?我们来看一下学术的定义。
生命伦理学,就是运用伦理学的理论和方法,在跨学科跨文化的情境中,对生命科学和医疗保健的伦理学方面,包括决定、行动、政策、法律进行一个系统研究。大到国家的卫生政策,小到具体的临床医疗,都涉及伦理问题。
那么今天,我想带着各位,开启一段新鲜的旅程。我们来讨论一下,从伦理学的角度,生物医学研究该如何获得公众的信任。

我们先从这个人说起,大家应该不会陌生,他是美国前总统富兰克林·罗斯福。罗斯福是美国的第32任总统,4次当选,也是迄今为止在任时间最长的美国总统。
他在上个世纪的30年代经济大萧条期间,大胆地推行新政,力挽狂澜,从危机深渊中拯救了美国。他也在第二次世界大战的后期,为了重塑世界的战后格局,在建立联合国的工作中发挥了至关重要的作用。
他被称为“轮椅上的掌舵人”,为什么是轮椅上的?可能很多人不知道,他是一位脊髓灰质炎患者,就是我们通常说的小儿麻痹症。

在1938年,罗斯福建立了小儿麻痹症的基金会,在这个基金会的资助下,美国医生 Jonas Salk 历经9年时间,终于在1953年成功研制出了世界上第一支脊髓灰质炎疫苗。
这种疫苗保护儿童的有效率高达80%到90%,这也是继麻疹、天花、流感疫苗之后的又一个伟大的突破。
在过去的半个多世纪,生物医学研究堪称是突飞猛进。50年代,抗生素、抗精神病药物相继问世;60年代,内外科的医疗设备取得了迅速进展,比如说心脏的体外循环装置,透析技术,器官移植技术;90年代,科学研究的成果让癌症患者、艾滋病患者的寿命得到了显著的延长,过去的绝症逐渐被转变成一种慢性疾病。
医学技术的每一次进步都离不开医学研究,而医学研究需要公众的信任、支持和参与。医学研究是否遵循伦理是得到公众信任参与的一个重要条件。这里面,“不伤害”是需要遵循的首要伦理原则。

我需要向您介绍这个人,他是现代实验医学之父——Claude Bernard。
Bernard 曾经说过,医学的原则在于决不在人身上进行有伤害性的试验,即便试验的结果可能有利于他人。
我们知道,公众的信任也是脆弱的,在近些年,由于这种逐利医学经济的盛行,过度诊断、过度治疗、不恰当的商业开发、名不副实的市场营销等等行为,都在逐渐地腐蚀着生物医学研究和社会建立的这种信任关系。
公众对生物医学研究开始出现信任危机,不仅是不相信,而且不知道该相信谁。
我必须要跟您分享这样的一个案例。让我们前往一个中国游客一般不会去的美国城市,而这个城市在我们生命伦理学的课堂上非常有名。那这里就是位于美国东南部的亚拉巴马州的塔斯基吉市。

这个城市因为两件事情闻名世界。一个呢,是塔斯基吉飞行员,这是一支由当地的美国黑人组成的飞行团队,他们在二战期间立下了赫赫大功;另外一个事件,就是在生物医学研究历史上臭名昭著的塔斯基吉梅毒研究。
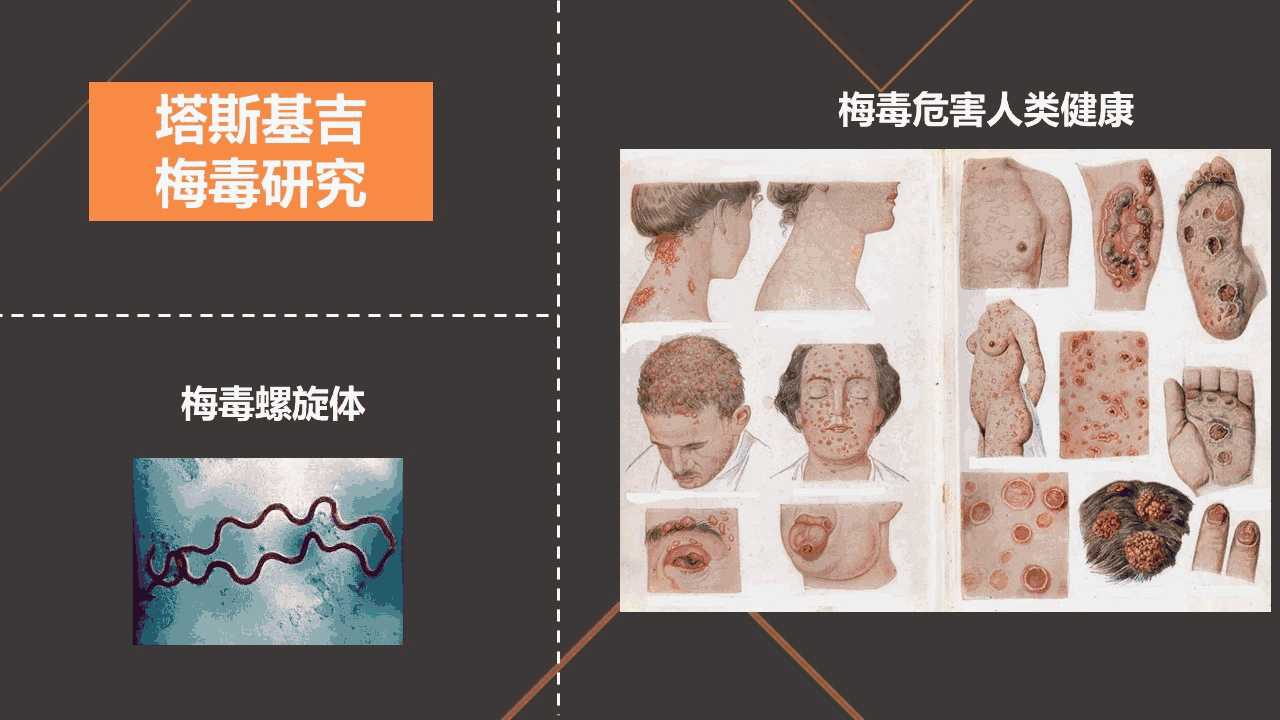
我们知道,梅毒是由梅毒螺旋体引起的一种慢性的、系统性的性传播疾病,对人体健康危害极大。

在1932年,由美国的公共卫生署授权给塔斯基吉研究所,让他们开展一项梅毒研究,目的是为了调查梅毒的传播和致死情况。这项研究的全称叫做“针对未经治疗的男性黑人梅毒患者的试验”。
那起因呢,是当时的白人医生持有这样一个种族主义的假说,他们认为,梅毒主要侵犯白人的更加复杂、更加发达的大脑,而主要侵犯黑人的心血管系统,放过他们那个不太发达的大脑。
在这种假说的驱使下,研究者招募了399名感染者,和201名没有感染的黑人男子,向他们承诺免费治疗,那如果这个黑人同意尸体解剖的话,还可以提供一笔丧葬费。
这些条件,在当时是屡试不爽的诱惑。当时的美国黑人是什么状况呢?大部分人都没有受过任何教育,基本上都是文盲,他们把梅毒的症状、贫血的症状、疲惫等等这些,统称为“坏血病”。就这样在不知情的情况下,成为了试验品。

研究人员一直都在隐瞒真相,他们有意不对这些感染者提供任何的治疗,他们提供的就是一些维生素、玉米片,一些安慰剂——反正黑人也不知道。
这样研究继续进行,到了1945年有一件大事发生,我们知道,青霉素问世了,青霉素是治疗梅毒最有效的药物,而这些研究者依旧把感染者蒙在鼓里,不给他们提供任何治疗。
研究继续进行,一直到了1972年,那一年的7月,终于有记者首次揭开了塔斯基吉梅毒研究的黑幕,随即在美国各界,特别是黑人少数族裔群体中引发了轩然大波。
然而遗憾的是,等到美国媒体揭露这个丑闻的时候,参与实验的大部分感染者,已经因为梅毒去世,或者是因为梅毒的并发症去世,很多人的妻子也因此受到感染,生下了从一出生就已经感染梅毒的孩子。
这项声名狼藉的研究,带来了深远的惨痛结果。在2016年,由斯坦福医学院和田纳西大学合作研究的一个报告指出,美国黑人目前的健康状况是普遍低于白人,而他们推测,这与70多年前的塔斯基吉梅毒研究有着直接的联系。
相比较白人患者,黑人患者更不相信医生,更不相信医疗系统,更不愿意去就医,也更加反感参与医学研究。

如果说这个梅毒研究对生物医学有任何的“积极贡献”的话,那就是促进了外部伦理监督的开展。
这是1966年发表在《新英格兰医学杂志》的一篇文章,划时代的文章。
文章中建议政府一定要成立伦理审查委员会,目的就是为了审查研究的方案是不是合乎伦理,强调一定要获得受试者的知情同意,并且要对研究方案的风险和受益进行评估。

可能有人会说,梅毒研究实在是太过分了,都已经感染了梅毒还不给他们治疗,把他们的健康完全暴露在风险之中,当然不符合伦理。
可是我的研究不一样,我的研究风险很小,也不大可能给受试者带来任何伤害,那么我还需要伦理吗?还需要知情同意吗?
举个例子,假如你是一个神经科的医生,你常规的临床治疗情况下也要给你的患者做一个腰椎穿刺,那么我只需要多抽2毫升,我就可以用这个样本来进行我的医学研究,我要不要告诉这个病人我多抽了2毫升,做了医学研究呢?
或者说我都不需要这2毫升,我只需要用他剩余的样本就可以进行我的医学研究,那我还需要告诉他吗?我应该不需要了吧?答案当然是否定的,同样需要伦理,同样需要知情同意!

又有人会说了:“好了,我终于明白了,伦理就是为了给医学研究戴上紧箍咒,就是要设置禁区。说的难听一点就是,你们在指手画脚、在吹毛求疵。”
这是一种误解!伦理是为了医学保驾护航,不符合伦理的研究,不仅会带来不必要的伤害,还会极大地破坏公众的信任。
我们想一想,如果当年罗斯福总统不信任、不支持医学研究,也就没有美国医生 Jonas Salk 研发出脊髓灰质炎疫苗,拯救了千万儿童的性命。

那么问题在于,生物医学研究该如何建立信任呢?
我们需要先解释一下什么是信任。假如 A 信任 B,意味着 B 需要有值得让 A 信任的一些资质或者是特征。
这可以是胜任能力、可以是个人的经历、可以是专业的判断、可以是一定的社会地位,或者是人品好、热心肠,像我们的“热心肠先生”。那么这就意味着要建立信任,我们首先要变得值得信赖。
我想分享这样的三种途径:医学伦理、伦理审查和公开透明的原则。
这三种途径对当下生物医学研究很多领域都非常的重要,比如说辅助生殖技术、代孕技术、器官移植技术、精准医学等等这些。那么今天我想以肠道研究中那个最为神奇,又最为重口味的粪菌移植来进行阐述。
假如你是一位医生,你接诊到一个炎症性肠病的患者,这个患者——我们就叫她张阿姨,得病十几年了,非常非常的痛苦。
你和你的团队依据专业知识的判断,认为粪菌移植是很有可能治疗张阿姨的这种疾病,那么伦理还要求我们做些什么其他的呢?
首先,我们需要明确一点,什么该做、什么不该做、应该如何做?伦理与科学不同,科学研究的是我们能做到什么,法律研究的是我们准做什么,伦理关心的是我们应不应该做的问题。
比如说克隆人,科学关心的是我们能不能做到克隆人,我们有没有那个技术做到克隆人;伦理关心的是我们应不应该被允许克隆人。
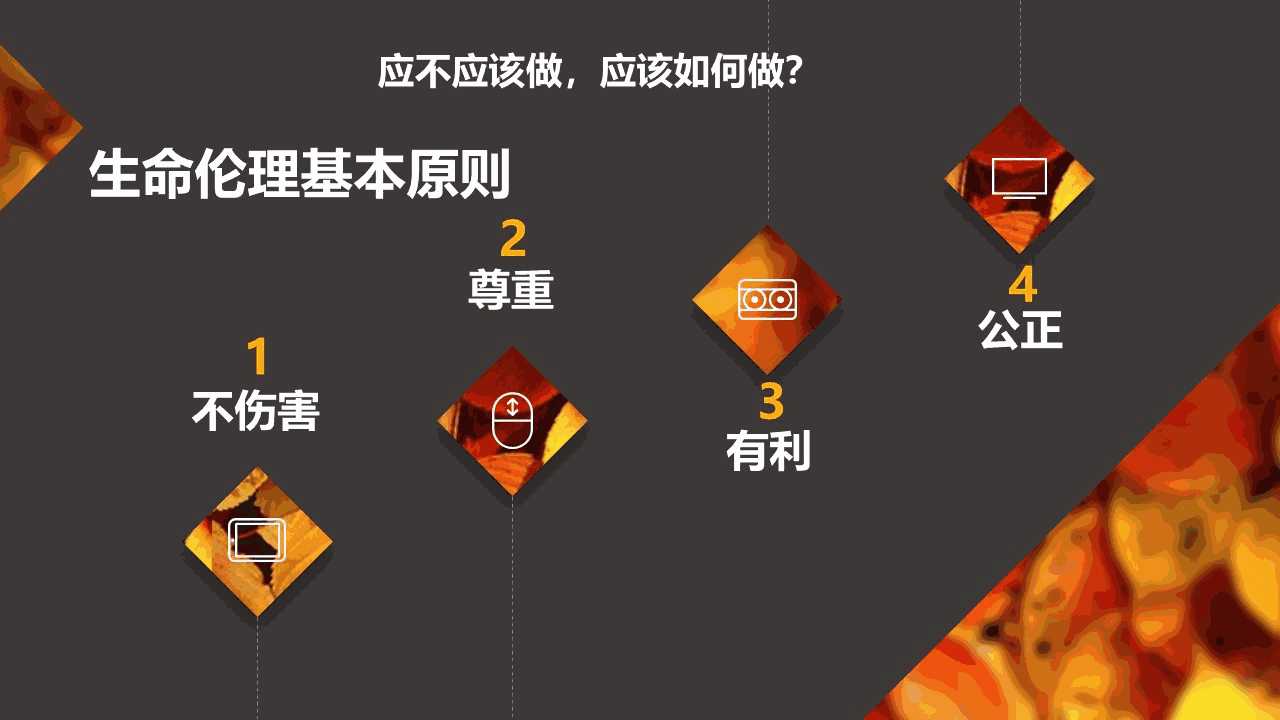
那么一个行动我们该如何判断它应不应该做呢?通常我们依据这样的四个伦理原则,这也是生命伦理学中最重要的四个基本原则——叫做不伤害、尊重、有利、公正的原则。

今天我还要跟大家分享另外一个非常重要的原则,叫做知情同意,尊重知情权是尊重人的重要体现。
这张照片是纽伦堡审判的现场,审判的对象是二战犯下滔天罪行的纳粹战犯和纳粹医生。纽伦堡审判诞生了纽伦堡法典,这是国际上的第一部研究伦理规范,纽伦堡法典开宗明义的第一句话——人类受试者的自愿同意是绝对必要的。
知情同意包括这样的四个要素:信息的告知、信息的理解、同意的能力和自愿的同意。知情同意是一个过程,它重在沟通,不是说只要你获得了受试者的签了名的知情同意书就草草了事。
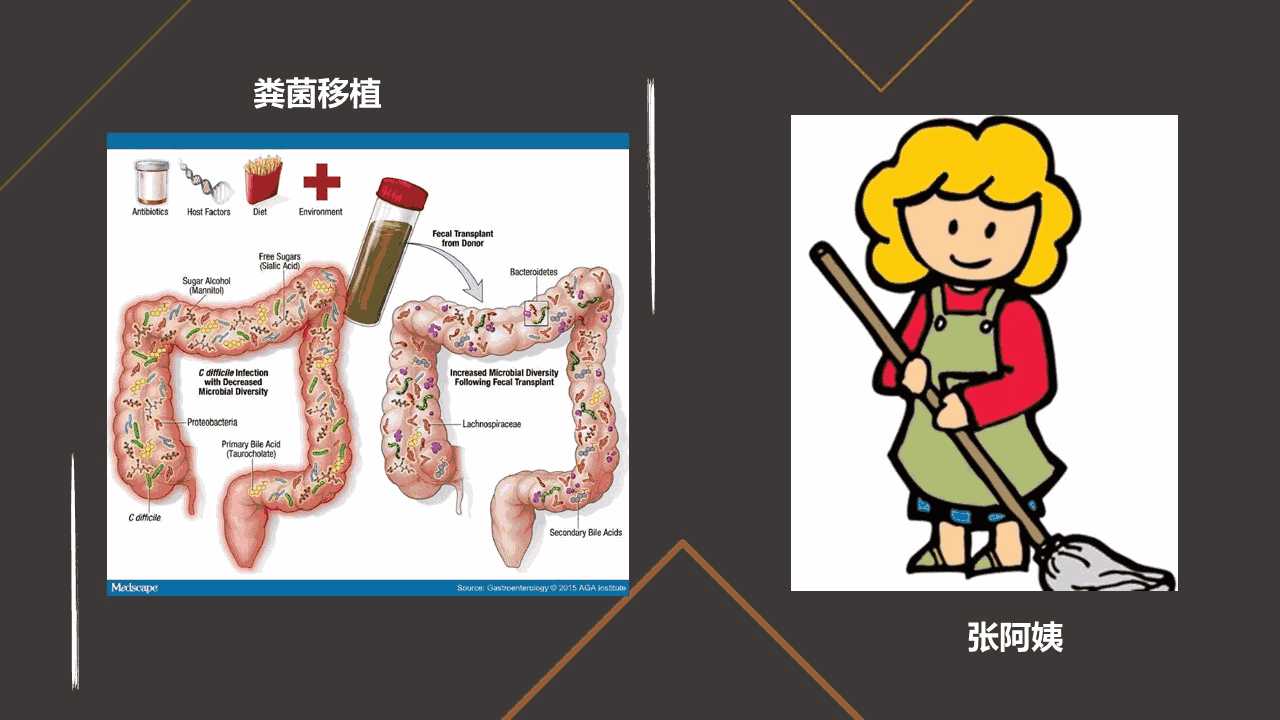
那我们现在依然回到张阿姨的问题,我们知道粪菌移植治疗炎症性的肠病仍然处在临床研究阶段。
因此,我们需要特别明确和充分地跟张阿姨沟通一些细节。比如说研究的目的是什么、研究有哪些风险、研究的利益怎么样、有没有其它治疗的办法,还要告诉张阿姨她有拒绝实验的权利。
我们需要确保张阿姨能够理解这些信息,她的同意只有建立在知情和自愿的基础上才是有效的。
但是在现实中,由于我们目前对于肠道微生物的认识仍然非常的有限,因此我们在多大程度上告诉张阿姨这些风险、这些信息,告诉她哪些风险和信息仍然是没有定论。
比如说,目前菌肠脑轴的研究揭示,粪菌移植有可能会移植焦虑和抑郁,或者会导致这个人的情绪和性格的改变,有可能会移植了患癌的风险,那这些信息我们要不要告诉张阿姨呢?
或者说当你了解到张阿姨是一位穆斯林,或者是她是佛教徒、素食主义者,那我们有没有一个责任要去寻找那些符合张阿姨的饮食习惯和饮食禁忌的那些供体来为她进行移植呢?我想这些问题都需要考虑。

可能你会认为,知情同意归根到底还是有赖于研究者和医生自己的伦理素养和 TA 的良知,那么有没有什么外部的力量进行把关和监督呢?当然有,伦理审查委员会的职责就是这个。
你的粪菌移植的研究方案,首先需要提交伦理委员会的批准。伦理委员会是一个由医学专业人员和非医学专业人员,比如说法律和伦理,像我这样的人组成的一个独立的机构。
它的职责就是为了审查研究方案是不是合乎伦理,它要确保受试者知情同意,并且要对研究的方案进行风险评估,力求风险最小化、受益最大化。
值得一提的是,伦理审查委员会的独立性非常重要,它不应该受到外界因素的干扰。假如说你既是一位医生、研究者,同时你又在伦理委员会里是委员,那么当我们审查你的这个研究方案的时候你需要回避,也不能投票。

最后一个原则——公开透明。
医学研究不应该是科学家的专利,医学研究是公共事业,公共福利,需要全社会的团结、共济和互助。参与研究的这个个体很有可能不会直接从研究中获益,但是 TA 的参与会造福社会的其他人,会对我们的子孙后代有利。

特别要强调的是,在商业领域,公开透明的原则更加重要。
假如说,张阿姨问你:“我一进到超市看到那些玲琅满目,各种各样添加了益生元、益生菌的那些乳酸菌产品,我该如何进行选择呢?”
这个市场有很多的问题,有些产品夸大了产品的功能,吹嘘有治病的效果。还有些标识不清,或者故意用英文缩写来标注,甚至有些商家用“冷藏口感更佳”这样的标语来误导消费者,让消费者以为死菌是活菌,这些行为都不符合公开透明的原则。
公开透明还要求商业利益的公开,假如说你既在一个厂家有股份,同时又是一家医院的医生,那你还是一个大型生物医学研究的大的PI,你一定需要公开这些冲突,这样才能赢得信任。
任何人的信任都不是理所当然的,我们不应该总是在危机出现以后才开始考虑如何重建信任,我们应该从一开始,从制度设计上就要充分地体现伦理,要避免不当,保护信任。
我们相信需要构建一种文化、一种环境、一种氛围,在这种文化中,敢于自我反省、发现错误、指出问题是值得提倡的正义行为,而不应该受到压制;我们相信如果生物医学研究都能够遵循伦理、开诚布公,将会赢得更多人的信任;我们更加相信,只有这样的医学研究才能更好地推动科学的进步、造福人类!

感谢您的信任!谢谢大家!
(全文结束)


